O que são aftas e lesões bucais?
São inchaços, manchas ou feridas em sua boca, nos lábios ou na língua. Há vários tipos de feridas e de enfermidades bucais. As mais comuns são as aftas, o herpes simples, a leucoplasia (placa branca) e a candidíase (sapinho). Estes problemas serão abordados abaixo.
Se encontrar uma ferida em sua boca, não se preocupe. Cerca de um terço de toda a população sofre ou sofrerá com isso em algum momento da vida. Contudo, as irritações e inflamações bucais podem ser muito dolorosas e interferir na fala e na mastigação.
Qualquer ferida que persista durante uma semana ou mais deve ser examinada pelo seu dentista. Às vezes, é recomendável que se faça uma biópsia (retirada de tecido para ser examinado) para que se possa detectar a causa da ferida, e para que se possa eliminar a possibilidade de doenças sérias como o câncer e AIDS.
São inchaços, manchas ou feridas em sua boca, nos lábios ou na língua. Há vários tipos de feridas e de enfermidades bucais. As mais comuns são as aftas, o herpes simples, a leucoplasia (placa branca) e a candidíase (sapinho). Estes problemas serão abordados abaixo.
Se encontrar uma ferida em sua boca, não se preocupe. Cerca de um terço de toda a população sofre ou sofrerá com isso em algum momento da vida. Contudo, as irritações e inflamações bucais podem ser muito dolorosas e interferir na fala e na mastigação.
Qualquer ferida que persista durante uma semana ou mais deve ser examinada pelo seu dentista. Às vezes, é recomendável que se faça uma biópsia (retirada de tecido para ser examinado) para que se possa detectar a causa da ferida, e para que se possa eliminar a possibilidade de doenças sérias como o câncer e AIDS.
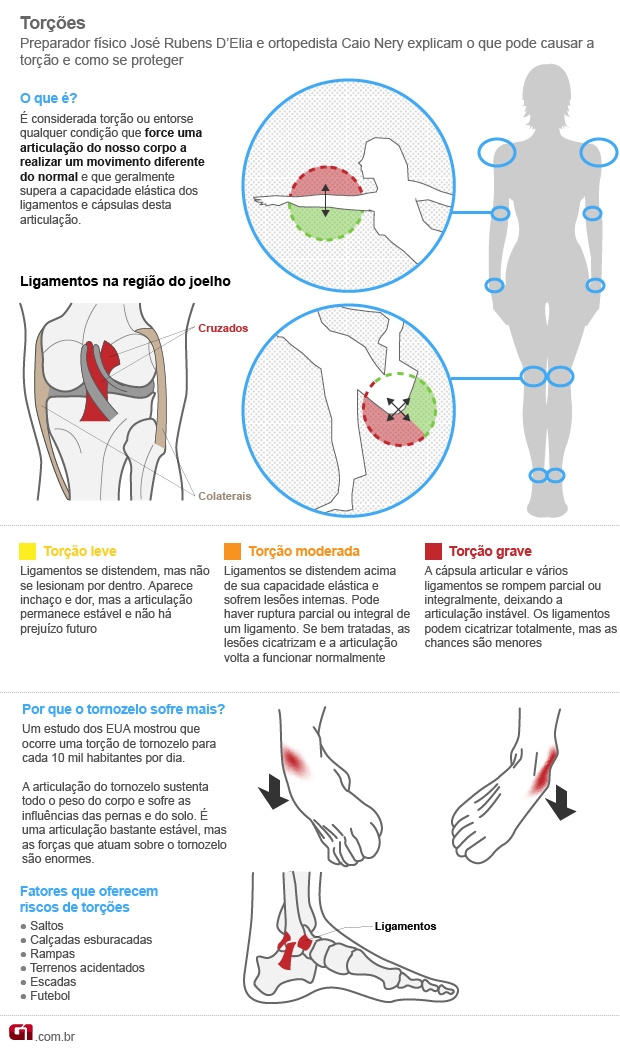
Aftas: são inflamações pequenas e brancas cercadas por uma área avermelhada. As aftas não são contagiosas, mas muitas vezes são confundidas com herpes, causado por um vírus contagioso. As aftas ocorrem dentro da boca, principalmente em mucosa, enquanto o herpes aparece no lado de fora da boca, por exemplo, no canto dos lábios. As aftas podem sumir e reaparecer.
Podem também ser pequenas ou grandes e aparecer agrupadas ou isoladas. As aftas são comuns e recorrentes. Embora sua causa seja incerta, alguns especialistas acreditam que estão ligadas a problemas do sistema imunológico, a bactérias ou a vírus. Fatores tais como o estresse, trauma, alergias, cigarro, deficiências de ferro ou vitaminas e tendências genéticas também tornam a pessoa mais susceptível às aftas.
Como saber se tenho uma ferida ou uma lesão bucal?
Os seguintes sinais podem indicar a existência de uma ferida ou lesão bucal:
O herpes simples ou herpes labial se apresenta em grupos de bolhas dolorosas que aparecem ao redor dos lábios e, às vezes, debaixo do nariz e ao redor do queixo. Essas bolhas são causadas por um tipo de vírus e são altamente contagiosas.
A primeira infecção muitas vezes aparece em crianças, às vezes até sem sintomas e pode ser confundida com um resfriado ou uma gripe. Uma vez que a pessoa é infectada, o vírus permanece no corpo, causando, de tempos em tempos, ataques recorrentes. Em algumas pessoas, porém, o vírus permanece inativo.
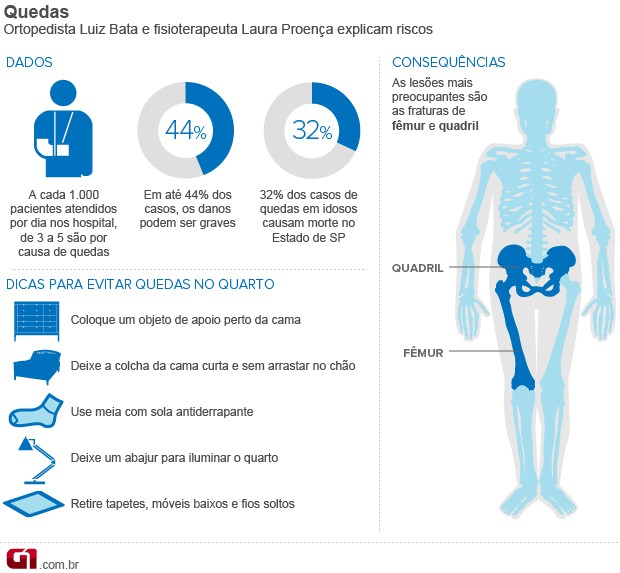
A leucoplasia tem uma aparência esbranquiçada e pode aparecer no lado interno da bochecha, na gengiva ou na língua. Muitas vezes é associada ao fumo, ao uso de tabaco de mascar, embora outras causas incluam também dentaduras mal ajustadas, dentes quebrados e mordidas na bochecha.
Se considerarmos que mais ou menos 5% dos casos de leucoplasia se tornam câncer*, é possível que seu dentista recomende uma biópsia. A leucoplasia muitas vezes desaparece quando se abandona o tabaco.
A candidíase (ou sapinho) é uma infecção fúngica causada por cândida albicans. Pode ser reconhecida por sua cor branca, amarelada ou avermelhada nas superfícies úmidas da boca. Os tecidos situados sob a mancha podem ficar muito doloridos.
A candidíase é comum em pessoas que usam dentaduras, em recém nascidos, em pessoas debilitadas por alguma doença e cujo sistema imunológico não funcione de maneira adequada. Também são susceptíveis pessoas que se queixam de boca seca que acabaram de fazer, ou estão fazendo, tratamentos com antibióticos. Adote uma dieta equilibrada, com pouco açúcar e pouco amido.
Coma os alimentos com açúcar e amido durante as refeições e não como "lanchinhos", para minimizar o número de vezes que seus dentes estão expostos ao ácido.
Podem também ser pequenas ou grandes e aparecer agrupadas ou isoladas. As aftas são comuns e recorrentes. Embora sua causa seja incerta, alguns especialistas acreditam que estão ligadas a problemas do sistema imunológico, a bactérias ou a vírus. Fatores tais como o estresse, trauma, alergias, cigarro, deficiências de ferro ou vitaminas e tendências genéticas também tornam a pessoa mais susceptível às aftas.
Como saber se tenho uma ferida ou uma lesão bucal?
Os seguintes sinais podem indicar a existência de uma ferida ou lesão bucal:
O herpes simples ou herpes labial se apresenta em grupos de bolhas dolorosas que aparecem ao redor dos lábios e, às vezes, debaixo do nariz e ao redor do queixo. Essas bolhas são causadas por um tipo de vírus e são altamente contagiosas.
A primeira infecção muitas vezes aparece em crianças, às vezes até sem sintomas e pode ser confundida com um resfriado ou uma gripe. Uma vez que a pessoa é infectada, o vírus permanece no corpo, causando, de tempos em tempos, ataques recorrentes. Em algumas pessoas, porém, o vírus permanece inativo.
A leucoplasia tem uma aparência esbranquiçada e pode aparecer no lado interno da bochecha, na gengiva ou na língua. Muitas vezes é associada ao fumo, ao uso de tabaco de mascar, embora outras causas incluam também dentaduras mal ajustadas, dentes quebrados e mordidas na bochecha.
Se considerarmos que mais ou menos 5% dos casos de leucoplasia se tornam câncer*, é possível que seu dentista recomende uma biópsia. A leucoplasia muitas vezes desaparece quando se abandona o tabaco.
A candidíase (ou sapinho) é uma infecção fúngica causada por cândida albicans. Pode ser reconhecida por sua cor branca, amarelada ou avermelhada nas superfícies úmidas da boca. Os tecidos situados sob a mancha podem ficar muito doloridos.
A candidíase é comum em pessoas que usam dentaduras, em recém nascidos, em pessoas debilitadas por alguma doença e cujo sistema imunológico não funcione de maneira adequada. Também são susceptíveis pessoas que se queixam de boca seca que acabaram de fazer, ou estão fazendo, tratamentos com antibióticos. Adote uma dieta equilibrada, com pouco açúcar e pouco amido.
Coma os alimentos com açúcar e amido durante as refeições e não como "lanchinhos", para minimizar o número de vezes que seus dentes estão expostos ao ácido.
Como tratar irritações/lesões bucais?
O tratamento varia de acordo com o tipo de problema. Para os tipos mais comuns, descritos acima, os tratamentos são os seguintes:
Aftas: quase sempre desaparecem depois de 7 a 10 dias, e as erupções recorrentes são as mais comuns. Para um alívio temporário, pode se aplicar pomadas analgésicas. A lavagem com enxagüantes antisépticos pode ajudar a reduzir a irritação. Às vezes, prescreve-se antibióticos para reduzir uma infeção secundária.
Herpes simples: as bolhas geralmente desaparecem em uma semana. Como não existe cura para as infecções herpéticas, as bolhas podem reaparecer em momentos de instabilidade emocional, exposição ao sol, alergias ou febre. Anestésicos tópicos podem proporcionar um alívio temporário. Os medicamentos antivirais, vendidos com receita médica, podem reduzir este tipo de infecção. Consulte seu médico ou dentista.
Leucoplasia: o tratamento começa com a remoção dos fatores que causam as lesões. Para alguns pacientes isto significa deixar de usar tabaco. Para outros, significa remover as dentaduras mal ajustadas e substitui-las por dentaduras apropriadas. Seu dentista fará o acompanhamento do tratamento, com exames em intervalos de três a seis meses, dependendo do tipo, local e tamanho da lesão.
O tratamento varia de acordo com o tipo de problema. Para os tipos mais comuns, descritos acima, os tratamentos são os seguintes:
Aftas: quase sempre desaparecem depois de 7 a 10 dias, e as erupções recorrentes são as mais comuns. Para um alívio temporário, pode se aplicar pomadas analgésicas. A lavagem com enxagüantes antisépticos pode ajudar a reduzir a irritação. Às vezes, prescreve-se antibióticos para reduzir uma infeção secundária.
Herpes simples: as bolhas geralmente desaparecem em uma semana. Como não existe cura para as infecções herpéticas, as bolhas podem reaparecer em momentos de instabilidade emocional, exposição ao sol, alergias ou febre. Anestésicos tópicos podem proporcionar um alívio temporário. Os medicamentos antivirais, vendidos com receita médica, podem reduzir este tipo de infecção. Consulte seu médico ou dentista.
Leucoplasia: o tratamento começa com a remoção dos fatores que causam as lesões. Para alguns pacientes isto significa deixar de usar tabaco. Para outros, significa remover as dentaduras mal ajustadas e substitui-las por dentaduras apropriadas. Seu dentista fará o acompanhamento do tratamento, com exames em intervalos de três a seis meses, dependendo do tipo, local e tamanho da lesão.
O tratamento da candidíase consiste em controlar as condições que causam o seu aparecimento.
É importante limpar as dentaduras para evitar os problemas causados por elas. Remover as dentaduras antes de dormir também pode ajudar.
Se a causa for um antibiótico ou um anticoncepcional oral, a redução da dose ou a mudança do tratamento podem ajudar.
Produtos que substituem a saliva deixam a boca mais úmida. Medicamentos contra fungos podem ser usados quando a causa principal é inevitável ou incurável. Em todos os casos, a boa higiene bucal é essencial.
* The Complete Guide to Better Dental Care, Jeffrey F. Taintor, D.D.S., M.S., and Mary Jane Taintor, 1997.
É importante limpar as dentaduras para evitar os problemas causados por elas. Remover as dentaduras antes de dormir também pode ajudar.
Se a causa for um antibiótico ou um anticoncepcional oral, a redução da dose ou a mudança do tratamento podem ajudar.
Produtos que substituem a saliva deixam a boca mais úmida. Medicamentos contra fungos podem ser usados quando a causa principal é inevitável ou incurável. Em todos os casos, a boa higiene bucal é essencial.
* The Complete Guide to Better Dental Care, Jeffrey F. Taintor, D.D.S., M.S., and Mary Jane Taintor, 1997.
Artigo fornecido pela Colgate-Palmolive. Copyright 2013 Colgate-Palmolive.
Minha Vida