 A urticária é uma extensa reação da pele, com características de alergia, bastante comum, acometendo cerca de 20% das pessoas em algum momento da vida.
A urticária é uma extensa reação da pele, com características de alergia, bastante comum, acometendo cerca de 20% das pessoas em algum momento da vida.
A urticária pode ocorrer em adultos e crianças, sendo habitualmente desencadeada por infecções, medicamentos, alimentos, calor ou outros estímulos.
O que é urticária
A urticária não é necessariamente uma reação alérgica, apesar de ter características de alergia da pele. A urticária ocorre por uma ativação de células do sistema imunológico da pele, chamadas basófilos e mastócitos. Estas células são responsáveis pela liberação de inúmeros mediadores químicos, incluindo a histamina, uma substância que provoca vasodilatação, coceira, inchaço da pele e o temido angioedema (edema das mucosas, como boca, olhos e vias aéreas).
Apesar de estar muito relacionada a um processo alérgico, a libração de histamina pelos mastócitos pode ser provocada diretamente por um agente infeccioso, como uma bactéria ou vírus. A urticária pode ser um sintoma de uma infecção, como são a tosse, o espirro, a dor de garganta, etc. Em alguns casos, a urticária pode ocorrer secundariamente a estímulos físicos, como contato com calor, frio, sol, pressão sobre a pele, contato com água, exercício físico, etc. Este tipo de urticária é chamada urticária física, e também não é uma forma de alergia.
A urticária alérgica, por outro lado, ocorre quando um paciente alérgico a certos tipos de alimentos, medicamentos ou substâncias entra em contato com os mesmos. Nestes casos, a urticária é uma das manifestações da reação alérgica.
A urticária é uma dermatose bem comum, cerca de 20% da população apresenta pelo menos um episódio agudo da doença em sua vida. Cerca de 50% dos pacientes com urticária apresentam apenas lesões de pele, 10% apenas angioedema e 40% apresentam lesões de pele e angioedema juntos.
A urticária é chamada aguda quando dura menos de 6 semanas e crônica quando o processo persiste por mais de 6 semanas.
Causas da urticária
As possíveis causas de urticária são numerosas, mas nem sempre conseguimos identificar o agente desencadeador do processo. Nas urticárias agudas, a causa costuma ser de mais fácil identificação. Já os pacientes com urticária crônica, muitas vezes, não se consegue descobrir por que seus mastócitos da pele agem de forma tão agressiva.
Em crianças, mais de 80% dos casos de urticária não são de origem alérgica e ocorrem devido a uma infecção, seja ela viral, bacteriana ou parasitária. Entre as possíveis causas estão a gripe, resfriados, infecção urinária, faringite, mononucleose, infecção por coxsackievirus, HIV, infecção por micoplasma ou infestação por parasitas, como estrongiloides ou áscaris. A urticária pode surgir em qualquer momento do curso da infecção.
Já as urticárias alérgicas costumam aparecer logo após o contato com a agente causador. O tempo varia entre poucos minutos até 1 ou 2 horas.
As principais causas são:
- Antibióticos, principalmente os da família da penicilina.
- Aspirina e anti-inflamatórios.
- Picadas de insetos, principalmente abelhas e vespas.
- Contato com látex, como usar luvas descartáveis, soprar balões de festa ou usar camisinha.
- Alimentos, como ovos, leite, frutos do mar, soja, corantes (mesmo os naturais), nozes e amendoim.
- Contato com substâncias, incluindo plantas, pólen, saliva de animal, tinta, resinas, perfume, detergente…
Em casos mais raros, a urticária pode ser provocada por outras doenças, como:
- Vasculites
- Lúpus
- Artrite reumatoide
- Síndrome de Sjögren
- Doenças celíaca
- Mieloma múltiplo
Sintomas da urticária
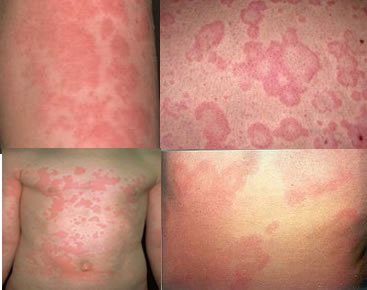
As lesões de pele da urticária coçam muito, são avermelhadas, têm relevo, possuem tamanho e formas variadas, mas tendem a ser circulares. As lesões podem ter forma de anel, com o centro mais claro e as bordas elevadas e avermelhadas. A coceira pode ser tão intensa que impede o paciente de dormir. Em alguns casos, as manchas podem ser extensas e se aglutinarem, formando grandes placas por todo o corpo. Quando se pressiona a lesão com o dedo, ela tende a clarear, mas rapidamente assume a cor avermelhada novamente.
Lesões novas vão surgindo ao longo do dia, enquanto as mais antigas vão desaparecendo, criando um padrão transitório e migratório. Cada lesão individualmente costuma desaparecer em no máximo 24 a 36 horas. Às vezes, uma mesma lesão surge de manhã e já foi embora à noite. O local do corpo mais acometido pode variar ao longo dos dias. Por exemplo, no primeiro dia, o abdômen pode ser o local com mais lesões, no dia seguinte as costas e no terceiro dia os membros. Nos casos mais severos, o paciente pode ter inúmeras lesões por todo o corpo de uma só vez.
A urticária aguda dura poucos dias, em geral de 1 a 5, mas há casos que podem demorar um pouco mais para sumir. Se o quadro persistir por mais de 6 semanas, classificamos a urticária como crônica. Há casos de urticária crônica que duram anos. A urticária aguda pode melhorar, dar a impressão de estar curada e retornar subitamente.
A maioria dos casos de urticária são benignos, mas reações alérgica mais severas podem ocorrer. O grande perigo é o desenvolvimento do angioedema e da anafilaxia. O angioedema é o inchaço das mucosas e de camadas mais profundas da pele, apresentando-se habitualmente como inchaço dos lábios, olhos, língua, mãos, pés ou genitália. O edema nas vias respiratórias provoca rouquidão e pode obstruir a passagem do ar, causando dificuldades para respirar, constituindo-se uma emergência médica. O angioedema pode demorar até 72 horas para desaparecer.
Tratamento da urticária
O principal passo na urticária é evitar a exposição ao agente desencadeador da reação. Todavia, nem sempre isso é possível, como nos casos de urticárias provocadas por infecções virais.
Na grande maioria dos casos, a urticária é benigna e desaparece espontaneamente em horas ou dias. O tratamento, portanto, visa o alívio dos sintomas, nomeadamente, a coceira.
O principal remédio para tratar a urticária são os anti-histamínicos, conhecidos popularmente com antialérgicos. Estas drogas inibem a liberação da histamina, agindo diretamente na causa das lesões de pele. Os anti-histamínicos mais antigos, como hidroxizina e difenidramina provocam sonolência e podem ser úteis quando o paciente tem dificuldade de dormir. Porém, atualmente, os anti-histamínicos de 2ª geração são os mais usados, pois provocam menos efeitos colaterais e tem duração mais longa, podendo ser tomados apenas uma vez por dia. Entre os novos anti-histamínicos podemos destacar: loratadina (Claritin®), desloratadina (Clarinex®), fexofenadina (Allegra®), cetirizina (Zyrtec®) e levocetirizina (Zyxen®).
Em casos severos, a dose necessária dos anti-histamínicos de 2ª geração para controlar os sintomas pode ser duas ou três maior que a recomendada na bula. Não se deve usar doses elevadas de anti-histamínicos de primeira geração, pois os mesmos causam muitos efeitos colaterais indesejados.
Se o caso for grave e o paciente não estiver respondendo a elevadas doses de anti-histamínicos, o uso de corticoides, como a prednisona ou prednisolona, pode ser indicado por alguns dias.
Se o paciente tiver sinais de angioedema, ele deve ser atendido em uma emergência médica e medicações por via venosa ou intramuscular podem ser necessárias. Uma injeção de adrenalina pode ser usada para reverter quadros de anafilaxia e obstrução respiratória.
Obs.: Jamais tome qualquer medicamento sem o conhecimento de seu médico. Eles podem causar efeitos colaterais indesejáveis e até ocasionar a morte.
Fonte mdsaude.com